”Kræftforskere, medicinske tidsskrifter og de populære medier har alle medvirket til at skabe en situation, hvor mange mennesker med almindelig ondartet kræft bliver behandlet med stoffer, om hvilke man ikke ved, om de effektive”, siger Dr. Martin Shapiro fra University of California i Los Angeles.
Når lægerne skal argumentere mod kosttilskud af enhver art, bruger de ofte vendingen, at ”der er ingen beviser for, at det virker”. I modsætning hertil har den konventionelle medicin fået betegnelsen ”evidensbaseret medicin” eller EBM. Hermed er forskellen trukket op mellem det, der er baseret på et solidt grundlag af objektivt bevis og det, der angiveligt ikke er.
EBM er imidlertid en kontroversiel størrelse, som kan bruges og misbruges.
Med denne tydelige ”god versus dårligt dokumenteret” opdeling er EBM velegnet til at blive brugt som en nedsættende betegnelse af de, der åbent er imod komplementær og alternativ behandling, siger Ralph Moss, som er en af dem, der siden 1970erne har fulgt kræftforskningen mest intensivt og skrevet om den i flere bøger.
For disse mennesker er alt udover standard konventionel medicin pr. definition ikke bevist, spekulativt og baseret på tvivlsomme forudsætninger og som følge heraf ringere. Begrebet ”evidensbaseret medicin” anvendes ofte af sådanne personer som et retorisk våben til at devaluere alt, som ikke klart kan identificeres som den til enhver tid gældende konventionelle medicin, forklarer Moss.
Oprindeligt var det slet ikke intentionen med begrebet, som blev introduceret af en arbejdsgruppe i 1992. Tværtimod forsøgte arbejdsgruppen faktisk at ændre lægernes ekskluderende tendens til at klynge sig til procedurer og behandlinger, som primært var baseret på vanetænkning, og hvor der kun var lidt eller slet ingen solid evidens for effekten.
En af hovedmændene bag arbejdet udtalte det på denne måde:
EBM har til formål at være ”den samvittighedsfulde, utvetydige og kloge brug af den til enhver tid bedste evidens som grundlag for beslutning vedrørende omsorg for de individuelle patienter. Den evidens-baserede medicins praksis medfører integration af individuel klinisk erfaring med den bedste, tilgængelige kliniske evidens fra systematisk forskning”.
Det er prisværdige mål, som ingen kan være uenige i. Man har således grund til at antage, at de løbende medicinske behandlinger er baseret på solid evidens for effekt. Det er imidlertid langt fra tilfældet, siger Moss.
Det ansete tidskrift British Medical Journal har en sideløbende publikation – BMJ Clinical Evidence, hvis formål er at give læger og patienter den bedste tilgængelige evidens fra randomiserede, kontrollerede, kliniske forsøg (RCT), hvor det er muligt. RCT anses for at være den mest troværdige og strenge standard for at måle behandlingers effektivitet.
De ønskede at undersøge, hvor stor en del af de almindeligt anvendte behandlinger, der var baseret på god evidens og hvor stor en del, der ikke burde anvendes eller kun anvendes med forsigtighed.
Ud af ca. 2500 medicinske behandlinger, som indtil da (2008) er gennemgået af tidsskriftets rådgiverteam, eksperter og statistikere var kun 13% fundet absolut gavnlige. Yderligere 23% betragtedes som muligvis gavnlige, 8% klassificeredes som fifty-fifty i forhold til, om de gavner eller skader. 6% så absolut ikke ud til at gavne og 4% så ud til at være uden effekt eller ligefrem skadelige og hele 46% blev betegnet som værende med ukendt virkning!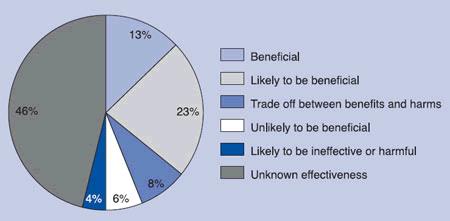
Det fremgår således tydeligt, at langt de fleste medicinske behandlinger ikke baserer sig på solid evidens opnået gennem ordentligt udførte kliniske forsøg, men på lægers individuelle præferencer og støttes i hovedparten af tilfældene ikke af nogen som helst konkret evidens for effekt. Det er ud fra denne viden noget ironisk at se, at begrebet ”evidens-baseret medicin” bruges som et våben af de, der er modstandere af komplementær og alternativ medicin (CAM), siger Moss.
Det er endnu mere tankevækkende set i lyset af de mange bivirkninger, der er med den konventionelle medicin i forhold til, hvad man oplever med de midler, der bruges indenfor CAM.
Heldigvis udelukker det ene ikke det andet, som vi skal se – heller ikke indenfor kræftbehandlingerne. Faktisk kan mange af CAM-midlerne anvendes til både at forbedre effekten af de konventionelle kræftbehandlinger og mindske mange af de bivirkninger, der følger med.
Det kan der også være god grund til, viser en udtalelse fra en fremtrædende forsker og professor på University of California Dr. Hardin Jones:
”Det er meget sandsynligt, at hvis vi ser på forventet levetid, så er chancerne for at overleve ikke bedre med behandling end uden, og der er den mulighed, at behandlingen giver kræftpatienten en kortere levetid.”
En af dem, der stiller spørgsmålstegn ved EBM, er Erich Loewy, som professor i medicin ved University of California. I en tankevækkende artikel beskriver han nogle af de faremomenter, han ser ved den dominerende anvendelse af standardbehandlinger baseret på EBM, hvor en bestemt diagnose udløser en given behandling.
Han gennemgår en række tilfælde, hvor EBM resulterer i beslutninger, som ikke er i patienternes interesse. ”EBM protokollerne starter ud med at blive anset for vejledninger, men ender med at blive anset for at være spændetrøjer – og spændetrøjer, som bydes velkommen af mange læger”, skriver han. En læge gik så vidt, at han fortalte Loewy, at han var så begejstret for disse vejledninger, netop fordi de sparede tid for ham og ikke krævede, at han tænkte selv.
Det er sikkert ikke en almindelig indstilling, men Loeweys bekymring er ikke til at tage fejl af.
”Tankeløs tiltro til EBM medfører nøjagtigt det, vi ikke ønsker, at vore studerende gør: omdanner et lidende menneske med en unik personlig livshistorie til et studieobjekt eller en hjertemislyd”.
I en tid, hvor der også i lægekredse fokuseres mere og mere på individualiserede behandlinger på andre områder, er det relevant at stille spørgsmålstegn ved, om EBM kan bruges sammen med individualiseret kræftbehandling.
”EBM er grundlæggende anti-intellektuel”, skriver Loewy. Det at tænke selv er en af lægernes vigtigste opgaver, påpeger han, og EBM protokoller, som ofte kun består af standard afkrydsningsskemaer, indbyder ikke til selvstændig tænkning.
Fordi EBM har potentiale til at resultere i mekaniske beslutninger om behandlinger, som ikke tager hensyn til patienternes individuelle variation, truer denne metode med at adskille patientens individualitet endnu mere fra lægen og understøtter tendensen til at se på sygdommen fremfor på den person, der har sygdommen, mener Erich Loewy.
Selvom Moss er kritisk overfor mange dele af den moderne kræftbehandling, pointerer han, at det naturligvis er ekstremt vigtigt at etablere behandlingsvejledninger og udføre omhyggelig forskning af effekten af de løbende standardbehandlinger.
Referencer:
Andreas Moritz: Kræft er ikke nogen sygdom. Det er en overlevelsesmekanisme. Hovedland 2010.
Ralph Moss: Where is the evidence? http://whale.to/cancer/moss19.html
Evidence-Based Medicine Working Group. Evidence-based medicine: A new approach to teaching the practice of medicine. JAMA 1992; 268(17): 2420-2425
Sackett, DL., Rosenberg, WM., Gray, JA. Et al.: Evidence-based medicine: what it is and what it isn´t. BMJ 1996; 312: 71-72
How much do we know? BMJ Clinical Evidence. Accessed May 9 2008: http://clinicalevidence.bmj.com/ceweb/about/knowledge.jsp
Loewy, E.H. Ethics and Evidence-Based Medicines: Is there a conflict? Medscaper General Medicine 2007; 9(3). Accessed 9. maj 2008. www.medscape.com/viewarticle/559977
http://www.cancerdecisions.com/images/bmjclinicalevid.gif
Uddrag fra bogen: Når diagnosen er kræft. En selvhjælpsbog for kræftpatienter og deres pårørende. Hovedland 2013.
Flere artikler på www.nårdiagnosenerkræft.dk

